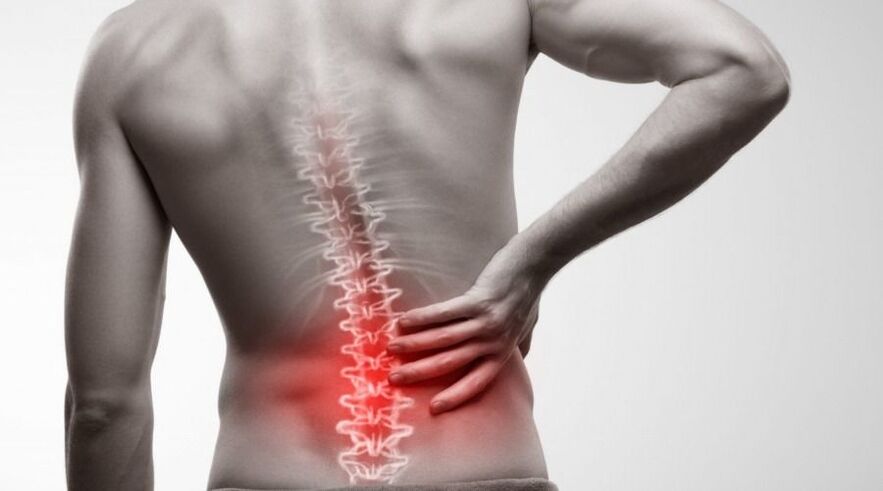
Jostas daļas osteohondroze ir muskuļu un skeleta sistēmas patoloģija, ko pavada deģeneratīvas-distrofiskas izmaiņas kaulaudos un piecu apakšējo skriemeļu darbības traucējumi (no 20 līdz 24). Slimība pacientam rada diskomfortu un tai raksturīgi specifiski simptomi – sāpes, kustību stīvums. Muguras lejasdaļas osteohondroze notiek viļņveidīgi, ar paasinājumu un remisiju periodiem. Saskaņā ar statistiku, šī forma ir viena no visizplatītākajām. Bez uzraudzības atstāta patoloģija bieži noved pie neatgriezeniskām izmaiņām un būtisku dzīves kvalitātes pasliktināšanos. Tomēr ar kompetentu integrētu pieeju osteohondrozi var veiksmīgi ārstēt.
Galvenie patoloģijas cēloņi
Nav precīzu datu par to, kāpēc tiek izraisītas deģeneratīvas-distrofiskas izmaiņas mugurkaulā. Tiek pieņemts, ka patoloģijas attīstības sākuma mehānisms ir priekšlaicīgas ar vecumu saistītas izmaiņas locītavās. Tās var būt ģenētiski noteiktas – pārnēsātas mantojumā, bet visbiežāk tās sākotnēji izpaužas nelabvēlīgu faktoru ietekmē.
Galvenais no tiem tiek uzskatīts par nepareizu mugurkaula slodzes sadalījumu. Mugurkaula jostas-krustu daļas osteohondroze var attīstīties ar:
- valkājot augstpapēžu kurpes;
- somas vai mugursomas nēsāšana uz viena pleca bez pārmaiņus;
- ilgstoša gulēšana vai atpūta neērtā stāvoklī;
- sēdošs darbs;
- svaru celšana.
Osteohondrozes attīstības riska grupā ietilpst gados vecāki cilvēki, kuriem raksturīgas dabiskas destruktīvas izmaiņas skrimšļos un kaulaudos, profesionāli sportisti, kuri trenējas ikdienā un intensīvi, grūtnieces, kuru smaguma centrs mainās auglim augot un noslogojot apakšējo daļu. mugura ievērojami palielinās, biroja darbinieki, spiesti pavadīt daudz laika sēdus stāvoklī.
Papildus ārējiem riska faktoriem ārsti sauc arī iekšējo grupu. Tie ietver:
- iepriekšējie muskuļu un skeleta sistēmas bojājumi;
- mugurkaula izliekums;
- plakanas pēdas;
- iedzimta gūžas locītavas dislokācija vai subluksācija;
- autoimūnas traucējumi;
- locītavu audu iekaisums;
- asinsrites sistēmas patoloģijas;
- endokrīnās slimības;
- aptaukošanās.
Muguras lejasdaļas osteohondrozi var izraisīt arī intoksikācija un ilgstoša dehidratācija, slikti ieradumi, kalcija deficīts un jebkura mehāniska ietekme uz muguras lejasdaļu - sasitumi, sitieni, kritieni.
Mugurkaula jostas daļas osteohondroze: simptomi
Patoloģija skar ne tikai pašus kaulaudus, bet arī visu mugurkaula kustību segmentu – skriemeļus, starpskriemeļu diskus, saites, apkārtējos mīkstos audus, asinsvadus un nervu galus. Pakāpeniski un lēni attīstās mugurkaula jostas daļas osteohondroze, kuras simptomi izpaužas ar ievērojamiem bojājumiem. Agrīnās stadijās tas ir mērens diskomforts slodzes laikā, vēlākajos posmos ir akūtas nepanesamas sāpes. Klīniskās pazīmes ir izteiktas akūtā stadijā. Remisijas periodā tie izzūd, un agrīnā stadijā tas notiek pat bez ārstēšanas.
Mugurkaula jostas daļas osteohondroze - simptomi:
- sāpes mugurkaula skartajā zonā;
- sāpju apstarošana uz augšu līdz lāpstiņu zonai vai uz leju līdz iegurņa un gūžas locītavām;
- pastāvīga spriedzes sajūta muguras lejasdaļā;
- grūtības saliekt un pagriezt ķermeni;
- slinkums;
- klibums;
- muskuļu vājums vai, gluži pretēji, paaugstināts tonuss;
- tirpšanas sajūta.
Ne vienmēr visi aprakstītie simptomi parādās uzreiz. Sāpes var būt saistītas ar ierobežotu mobilitāti, bet ne muskuļu vājumu vai nejutīgumu. Jebkura no iepriekš minētajām pazīmēm būs iemesls konsultēties ar ārstu.
Slimības stadijas
Simptomu intensitāte, kas pavada mugurkaula jostas-krustu daļas osteohondrozi, ir tieši atkarīga no patoloģijas attīstības pakāpes. Kopā tās ir četras.
- Pirmais posms. Sākas pirmās strukturālās un funkcionālās izmaiņas. Starpskriemeļu diski izžūst un var saplaisāt. Simptomi šajā posmā ir nelieli. Daudzi pacienti tos kļūdaini uzskata par nogurumu pēc darba dienas, neērtu apavu valkāšanas vai vingrošanas. Galvenās agrīnas osteohondrozes pazīmes ir viegls diskomforts muguras lejasdaļā, kas palielinās, saliecoties un pagriežoties. Iespējamas vieglas sāpes, kas pēc atpūtas pāries pašas no sevis.
- Otrais posms. Starpskriemeļu disku augstums samazinās, kaulu struktūras tuvojas viena otrai. Tas izraisa jaunu simptomu kārtu – stīvumu kustībā un sāpes. Sāpes kļūst ilgstošas un intensīvas, un tās var izstarot uz iegurni un kājām.
- Trešais posms. Šajā posmā skriemeļi deformējas. Veidojas izvirzījumi – starpskriemeļu diski izspiežas mugurkaula kanāla zonā, bet šķiedru gredzeni paliek neskarti. Galvenie simptomi ir intensīvas sāpes, kas traucē pat miera stāvoklī, samazināta jutība, kraukšķēšana un klikšķēšana kustībā, tirpšana un nejutīgums muguras lejasdaļā.
- Ceturtais posms. Patoloģiskas izmaiņas turpina progresēt. Skriemeļu funkcijas tiek zaudētas. Veidojas trūces. Veidojas osteofīti — kaulu izaugumi. Var tikt saspiesti asinsvadi un saspiestas nervu šķiedras. Asinsrites pasliktināšanās fona apstākļos tiek traucēta iegurņa orgānu darbība. Vīriešiem palielinās erektilās disfunkcijas risks, sievietēm tiek novēroti menstruālā cikla traucējumi. Progresējoša osteohondroze izpaužas kā ass lumbago muguras lejasdaļā, klibums, kustību traucējumi līdz pilnīgai nekustīgums un paaugstināta temperatūra.
Ja jums ir bažas par jostas daļas osteohondrozi, tās ārstēšana būs tieši atkarīga no slimības diagnosticēšanas stadijas. Sākotnējās stadijās ārsta arsenālā ir daudz vairāk atveseļošanās metožu un paņēmienu. Deģeneratīvo-distrofisko izmaiņu noteikšana sākotnējās stadijās ļauj patoloģiju ārstēt konservatīvi, neizmantojot ķirurģisku iejaukšanos.
Patoloģijas formas
Sadalījums formās ir balstīts uz sāpju sindroma pazīmēm, kas vienmēr pavada mugurkaula jostas daļas osteohondrozi. Kopumā ir trīs:
- Lumbago. Tās ir akūtas šaušanas sāpes, kuru dēļ nav iespējams pārvietoties. Sāpju cēloņi var būt saspiesti nervi vai muskuļu spazmas.
- Lumbodynia. Tās ir ilgstošas, sāpīgas sāpes. Tas ir raksturīgs izvirzījumu un trūču veidošanās stadijai. Tāpat diskomforts var būt saistīts ar saišu sastiepumu.
- Išiass. Tās ir stipras sāpes, kas izstaro iegurņa zonu. Pacients sūdzas par sāpēm staigājot, sēžot vai mainot ķermeņa stāvokli.
Atkarībā no pavadošajiem simptomiem izšķir vēl divas patoloģijas formas. Pacientam var diagnosticēt:
- Radikulopātija. To pavada nervu galu saspiešana skriemeļu deformācijas dēļ. Ar šo slimības formu jutīgums samazinās, un skartā vieta kļūst nejūtīga. Tiek izteikta sāpīguma un tirpšanas sajūta. Iespējama muskuļu tonusa samazināšanās, refleksu traucējumi, kāju tirpšana.
- Diskogēna jostas daļas osteohondroze. Tas ir nopietns stāvoklis, kad pacientam ir ierobežotas kustības. Viņa muguras lejasdaļa un ekstremitātes ir nejutīgas. Citi simptomi ir vispārējs vājums, drudzis, piespiedu urinēšana un, ja slimība ir ilgstoša, svara zudums.
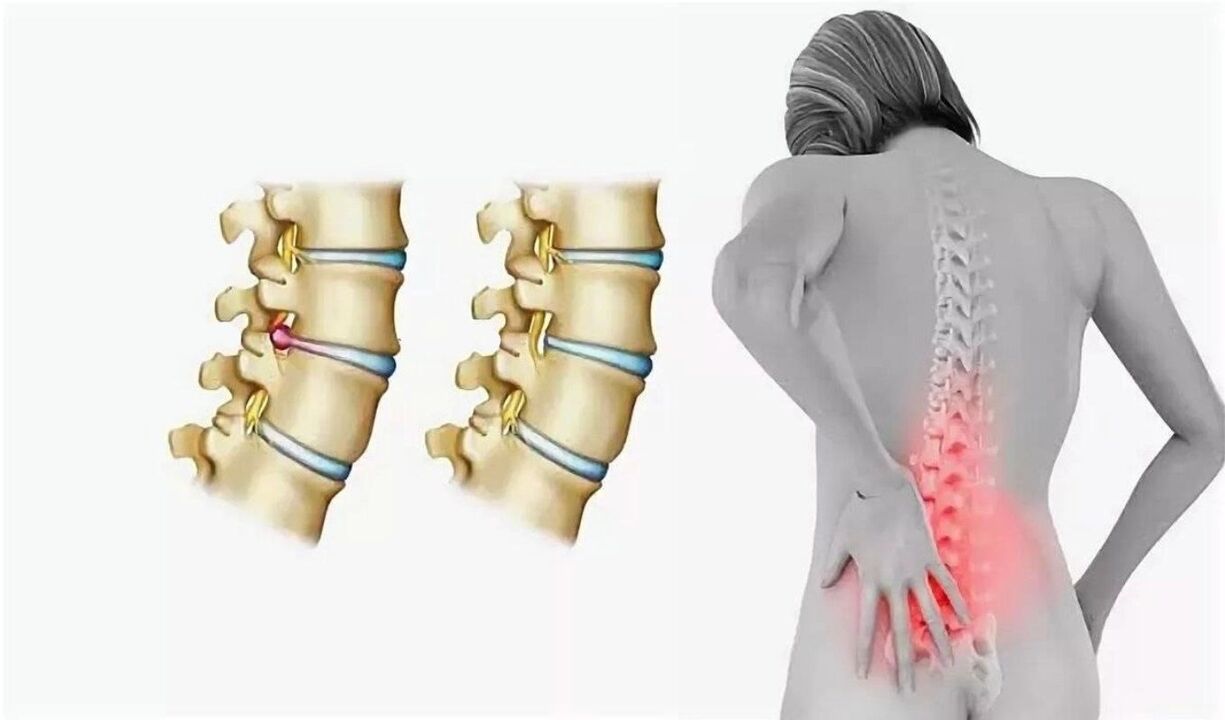
Mugurkaula slimību draudi
Neārstēta osteohondroze ir saistīta ne tikai ar nepanesamām sāpēm un kustību stīvumu, bet arī ar vairākām patoloģijām, kas var attīstīties uz tās fona. Biežākās komplikācijas:
- starpskriemeļu trūce;
- sēžas nerva iekaisums;
- radikulīts;
- parēze.
Lai novērstu vienlaicīgas patoloģijas, osteohondrozes ārstēšana jāsāk nekavējoties no atklāšanas brīža. Ar kompetentu pieeju terapijai ir iespējams apturēt vai ievērojami palēnināt kaulu un skrimšļa audu iznīcināšanu.
Patoloģijas diagnostikas metodes
Mugurkaula jostas daļas krustu daļas osteohondroze ir jānošķir no citām muskuļu un skeleta sistēmas patoloģijām, kas var rasties ar līdzīgiem simptomiem. Primārais posms ir neirologa, ortopēda vai ķirurga konsultācija. Ārsts noskaidro sūdzības, apkopo anamnēzi, veic fizisku pārbaudi, pievēršot uzmanību pacienta stājas un stājas īpatnībām, viņa darba aktivitātes raksturam, kaitīgajiem ieradumiem un blakusslimībām.
Lai veiktu visprecīzāko diagnozi, tiek izmantotas instrumentālās metodes:
- MRI;
- radiogrāfija;
- mielogrāfija ar kontrastvielu;
- daudzslāņu CT.
Katra no diagnostikas procedūrām ļauj ārstam novērtēt mugurkaula jostas un krustu daļas stāvokli pašreizējā brīdī. Attēlos skaidri redzamas strukturālas izmaiņas skriemeļos, kas liecina par osteohondrozes stadiju. Pamatojoties uz iegūtajiem datiem, speciālists pieņem lēmumu par pacienta turpmākās vadīšanas taktiku.
Laboratoriskajai diagnostikai nav galvenās nozīmes, tomēr, ja norādīts, var ieteikt pētījumus. Jo īpaši, ja tiek diagnosticēta jostas daļas osteohondroze, ārstēšanu var noteikt, pamatojoties uz asins analīžu rezultātiem. Tie ir nepieciešami, lai noskaidrotu iekaisuma procesu intensitāti muskuļu šķiedrās, kas atrodas blakus mugurkaulam.
Jostas osteohondroze: ārstēšana
Cīņa pret patoloģiju tiek veikta neirologa uzraudzībā un sākas pēc visaptverošas diagnostikas, kad tiek noteikta audu bojājuma pakāpe un apjoms. Mūsdienu medicīna piedāvā vairākas efektīvas konservatīvas metodes. Ja to lietošana nenoved pie gaidītā rezultāta, ārsti ķeras pie operācijas.
Jostas osteohondroze: ārstēšana ar fizioterapijas metodēm
Visas fizioterapeitiskās metodes ir labas, jo tās vispusīgi ietekmē mugurkaula krustu un jostas daļu. Šī pieeja ļauj tikt galā ar sāpēm, mazināt iekaisumu un atjaunot normālu asinsriti.
Kad mugurkaula jostas daļas osteohondroze progresē, ārstēšanai jābūt visaptverošai. Pacientiem ar sūdzībām tiek nozīmētas:
- elektroforēze - problēmzonas pakļaušana pastāvīgiem elektriskiem impulsiem ar iespēju lietot medikamentus ārējai lietošanai;
- diadinamiskā terapija - elektroterapijas variants, izmantojot impulsu strāvas;
- magnetoterapija – ārstēšana ar mainīgiem vai statiskiem magnētiskajiem laukiem;
- ultraskaņas terapija - augstfrekvences skaņas viļņu ietekme;
- triecienviļņu terapija - zemfrekvences akustisko impulsu iedarbība;
Ir svarīgi ņemt vērā divas nianses. Pirmkārt, fizioterapeitiskās ārstēšanas efekts ir pamanāms tikai pēc procedūru kursa, kura ilgums katram pacientam tiek izvēlēts individuāli. Otrais ir tas, ka fizioterapija kā neatkarīga metode darbojas sākotnējās pakāpes osteohondrozes gadījumā. Liela mēroga bojājumiem to ieteicams izmantot kā palīgtehniku papildus medicīniskajai un ķirurģiskajai ārstēšanai.
Jostas osteohondroze: ārstēšana ar medikamentiem
Farmakoterapija mugurkaula jostas un krustu daļas bojājumiem ir vērsta uz akūtu sāpju mazināšanu un iekaisuma procesu nomākšanu. Metode ir aktuāla akūtā stadijā, kad simptomi traucē pilnvērtīgu dzīvi.
Kā ārstēt jostas daļas osteohondrozi ar medikamentiem, vienmēr izlemj individuāli. Neirologs var izrakstīt zāles no dažādām farmakoloģiskām grupām. Pamata:
- NPL (sistēmiski un lokāli), lai nomāktu iekaisumu skriemeļos un blakus audos;
- muskuļu relaksanti, lai mazinātu muskuļu spazmas;
- angioprotektori, lai uzlabotu asinsriti;
- hondroprotektori, lai aizsargātu starpskriemeļu disku skrimšļa audus no iznīcināšanas;
- B vitamīni, lai uzlabotu nervu vadītspēju;
- pretsāpju līdzekļi asām šaušanas sāpēm, kas ierobežo mobilitāti.
Vingrošanas terapija kā krustu un jostas daļas patoloģiju ārstēšanas metode
Intensīva apmācība osteohondrozei ir stingri aizliegta, taču jūs nevarat pilnībā atteikties no fiziskām aktivitātēm. Gluži pretēji, mērena spēka un ilguma vingrinājumi palīdz atjaunot asinsriti un mazināt sāpes.
Kā ārstēt mugurkaula jostas daļas osteohondrozi ar vingrošanas terapiju:
- Trenējies ar instruktoru. Treneris parādīs, kuri vingrinājumi ir atļauti konkrētā situācijā, un pārliecināsies, vai tie tiek izpildīti pareizi. Pat visniecīgākie tehnoloģiju trūkumi var ievērojami samazināt apmācības efektivitāti vai pat radīt kaitējumu.
- Rūpīgi sagatavojieties nodarbībai. Pirms vingrošanas ieteicams sasildīt muskuļus – var viegli masēt muguras lejasdaļu un krustu.
- Stingri dozēt slodzi. Muguras lejasdaļa ir neaizsargāta vieta. Lai izvairītos no pārslodzes, jums jāuzrauga nodarbību ilgums. To optimālais ilgums ir ne vairāk kā 20 minūtes.
- Pakāpeniski palieliniet vingrinājumu intensitāti. Iesācējiem bez pieredzes ir piemēroti vienkārši vingrinājumi un īsas programmas. Tiem, kuri jau kādu laiku ir veikuši vingrošanas terapiju, varat pāriet uz sarežģītākām iespējām.
- Atcerieties būt regulāri. Vienreizējs treniņš nenesīs redzamus uzlabojumus. Sāpes mugurkaula jostas un krustu daļā mazinās, ja pacients regulāri – optimāli divas reizes nedēļā – iesaistās vingrošanas terapijā.
- Apsveriet kontrindikācijas. Fizikālā terapija ir pierādījusi sevi kā drošu metodi, kas palīdz ar osteohondrozi, taču tai ir ierobežojumi. Vingrošana jāpārtrauc, ja jūtaties slikti: drudzis, vājums vai temperatūras paaugstināšanās.
Jostas osteohondroze, kuras ārstēšanā jāņem vērā slimības periods, jūs netraucēs, ja tiks stingri ievēroti visi noteikumi.
- Akūtā periodā. Ir atļautas tikai vienmērīgas un lēnas kustības. Ja slodzes laikā sāpes pastiprinās, jums jāapstājas un jādod locītavām atpūta.
- Subakūtā periodā. Sāpju sindroms samazinās, mobilitāte tiek atjaunota, tāpēc jūs varat nedaudz palielināt treniņa intensitāti un palielināt tā ilgumu. Bet, lai izvairītos no pasliktināšanās, jums rūpīgi jāuzrauga sava labklājība.
- Remisijas stadijā. Mēs pieļaujam pilnu vingrinājumu klāstu mugurkaula jostas daļas patoloģijām, taču ir svarīgi atcerēties, ka pārslodze ir saistīta ar jaunu slimības saasinājumu.
Ja jostas daļas osteohondroze tiek diagnosticēta ar vieglu vai vidēji smagu, ārstēšanu ar fizisko audzināšanu var veikt arī mājās. Pēc vingrojumu tehnikas pilnveidošanas instruktora uzraudzībā nav aizliegts vingrojumus atkārtot mājās. Treniņiem būs nepieciešams vingrošanas paklājiņš, rullītis un bumba.
Mūsdienu vingrošanas terapijas un rehabilitācijas telpas ir aprīkotas ne tikai ar tradicionālajiem piederumiem, bet arī ar īpašiem medicīniskiem simulatoriem. Tie palīdz maigi un droši atgūties no slimības, kā arī padara aktivitātes jautrākas un interaktīvākas. Piemēram, neiromuskulārā rehabilitācijas sistēma pārvērš rehabilitāciju aizraujošā sacensībā ar sevi. Pacients stāv uz kustīgas platformas un veic ekrānā redzamos vingrinājumus. Vēl viena svarīga simulatora priekšrocība ir iespēja izsekot pat vismazākajam pacienta stāvokļa progresam. Sistēma novērtē katra veiktā vingrinājuma rezultātu, un ārsts var redzēt progresu no treniņa līdz treniņam. Zinot savus panākumus, pacienti arī motivē censties vairāk un nepadoties.

Manuālā terapija
Labus rezultātus var sasniegt, ja vingrošanas terapiju un medikamentus jostasvietas patoloģijas ārstēšanai papildināsiet ar manuālo terapiju. Metode ļauj:
- muskuļu šķiedru hipertoniskuma novēršana;
- mazināt sāpes;
- atjaunot asins piegādi jostas un krustu zonās;
- uzlabot vielmaiņas procesu gaitu.
Manuālā terapija ir efektīvs veids, kā pareizi pārdalīt mugurkaula slodzi un pasargāt sevi no turpmākām postošām izmaiņām. Šīs metodes labā ir tā, ka tā ne tikai mazina sāpes, bet arī novērš neiroloģiskus traucējumus, kas bieži attīstās uz jostas daļas osteohondrozes fona.
Pašlaik chiropractors apvieno masāžas un fizikālās terapijas metodes, piemēram, tekarterapiju. Elektromagnētiskie viļņi iekļūst dziļos kaulaudos un ļauj atvieglot sāpju lēkmes un ātri atjaunot mobilitāti.
Ķirurģiskās metodes
Mugurkaula jostas daļas osteohondroze, kuras ārstēšana ar medikamentiem, fizioterapiju un vingrošanu ne vienmēr ir efektīva, būtiski apgrūtina pacienta dzīvi. Dažos gadījumos sāpju novēršanai un muguras mobilitātes atjaunošanai ir piemērojama tikai ķirurģiska iejaukšanās. Mūsdienu metodes un tehnoloģiskais aprīkojums ļauj veikt minimāli invazīvas operācijas ar saīsinātu rehabilitācijas periodu.
Osteohondrozes gadījumā ir svarīgas šādas iejaukšanās metodes:
- endoskopiska starpskriemeļu trūces izgriešana - izmantojot mikroķirurģiskos instrumentus un iebūvēto kameru;
- starpskriemeļu trūces transfacet noņemšana - izmantojot neiroķirurģiskas caurules paplašinātājus;
- laminektomija – patoloģiski izmainītu kaulu procesu ķirurģiska noņemšana;
- mikrodiskektomija – trūces izvirzījuma likvidēšana.
Tiešas norādes uz ķirurģisku iejaukšanos ir atkārtotas trūces, mugurkaula stenoze, kad mugurkaula kanāls sašaurinās, un deģeneratīva spondilolistēze, patoloģija, kurā skriemeļi ir pārvietoti viens pret otru. Visos citos gadījumos, ja tiek apstiprināta mugurkaula jostas daļas osteohondroze, ārsti cenšas veikt ārstēšanu, izmantojot konservatīvas metodes.
Slimību profilakse
Osteohondrozes simptomi rada neērtības, un patoloģijas ārstēšana var aizņemt ilgu laiku. Daudz efektīvāk ir iepriekš aizsargāt neaizsargāto jostasvietu no pārslodzes. Profilakses nolūkos ieteicams:
- Biroja darba laikā pareizi organizējiet savu darba vietu. Krēsla atzveltnei ir jāatbalsta muguras lejasdaļa, un galdam jābūt piemērotam augumam.
- Izvairieties no neērtiem apaviem. Optimālais papēža augstums sievietēm ir līdz 5 cm Vēlams izslēgt arī plakanas zoles, jo tās veicina pēdas deformāciju un plakanās pēdas – vienu no faktoriem
- osteohondrozes risks.
- Vingrinājums. Jāizvairās no smagu priekšmetu celšanas. Peldēšana, pastaigas un kardiotreniņi ir noderīgi, ja nav kontrindikāciju.
- Ēdiet sabalansētu uzturu. Uzturā jāiekļauj pārtikas produkti, kas ir kalcija, fosfora un B vitamīnu avoti. Tie ir zivis, piena produkti, lapu zaļumi un graudaugi. Šīs vielas ir nepieciešamas, lai stiprinātu visus locītavu elementus un atbalstītu nervu sistēmu.
- Pārliecinieties, ka esat pietiekami izgulējies. Labāk gulēt uz vidējas cietības ortopēdiskā matrača. Tas nodrošinās anatomiski pareizu stāju, kurā ķermenis atpūšas no ikdienas stresa.
- Kontrolēt ķermeņa svaru. Aptaukošanās ir viens no provocējošajiem faktoriem. Ja svars ir normāls, slodze uz mugurkaulu tiks adekvāti sadalīta, un asinsrites traucējumu risks tiks samazināts līdz minimumam.
Prognoze pacientiem ar osteohondrozi ir tieši atkarīga no skriemeļu bojājuma pakāpes. Tāpēc savlaicīga diagnostika ir ārkārtīgi svarīga. Ja jūs uztrauc sāpes muguras lejasdaļā, un attēli atklāj destruktīvus procesus sākotnējos posmos, jums jāsāk ārstēšana. Agrīnā stadijā zāles un fizikālā terapija ir efektīvas. Vēlākos gadījumos reti ir iespējams iztikt bez operācijas. Vingrojumu terapiju var izmantot kā papildu palīdzības pasākumu jebkurā formā un jebkurā stadijā.





























